Einführung in medizinisches Cannabis und das Endocannabinoid-System

Geschichte des Cannabis
Schriftliche Quellen belegen den Anbau und die Nutzung der Pflanze mindestens seit dem dritten Jahrtausend v. Chr., möglicherweise sogar seit der vorkeramischen Jungsteinzeit (ca. 8800–6500 v. Chr.). Cannabis wurde für Fasern, Lebensmittel, medizinische sowie religiöse und freizeitbezogene Zwecke verwendet. Hinweise darauf finden sich in neolithischen Funden sowie im antiken China und Indien; auch Skythen und hinduistische Heilige nutzten die Pflanze. Im 19. Jahrhundert gewann die medizinische Verwendung im Westen an Bedeutung. Im 20. Jahrhundert folgten weltweit weitreichende Restriktionen, bevor sich in jüngerer Zeit Entwicklungen hin zur Entkriminalisierung abzeichneten – ein Ausdruck der langen und sich wandelnden Geschichte dieser Pflanze.
Quelle: Dr Russo, E.B. “History of Cannabis and Its Preparations in Saga, Science, and Sobriquet”, 2007.

Bekannte medizinische Einsatzgebiete
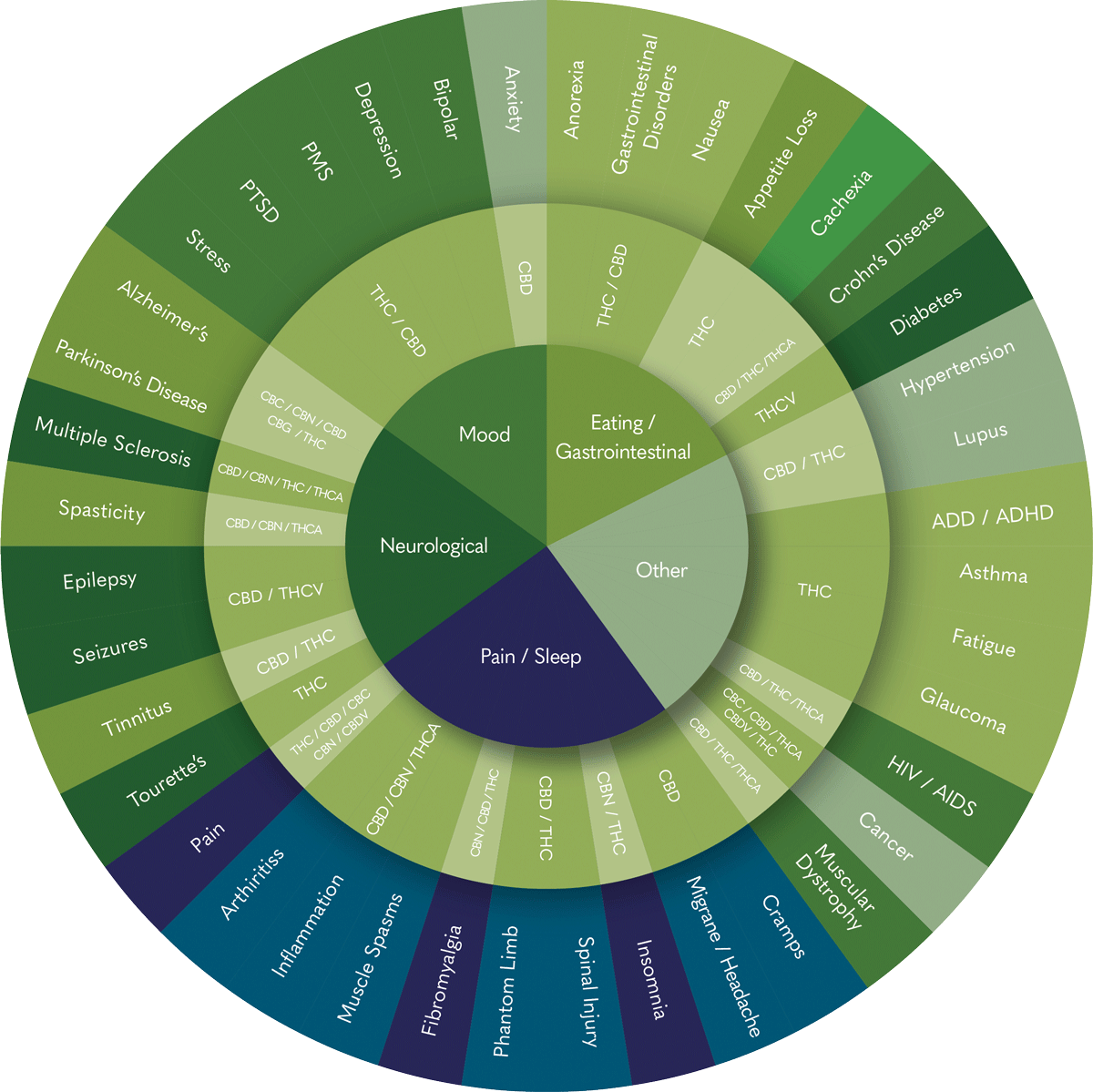
Phytocannabinoide wirken auf das Endocannabinoid-System (ECS). Deshalb untersucht die medizinische Forschung ihr Potenzial bei verschiedenen Erkrankungen. Daten aus der deutschen BfArM-Begleiterhebung (2022) sowie internationale Übersichtsarbeiten zeigen, dass sich daraus mehrere medizinische Anwendungsbereiche ergeben haben:
-
Chronische Schmerzen, Arthritis, Entzündungen, Muskelkrämpfe, Fibromyalgie, Phantomschmerzen, Rückenmarksverletzungen, Schlaflosigkeit, Migräne und andere Kopfschmerzen.
-
Alzheimer-Krankheit, Parkinson-Krankheit, Multiple Sklerose, Spastik, Epilepsie, Krampfanfälle, Tinnitus und Tourette-Syndrom.
-
Angstzustände, Bipolare Störungen, Depressionen, PMS, PTBS und Stress.
-
Anorexie (stark verminderte Nahrungsaufnahme), Magen-Darm-Erkrankungen, Übelkeit, Appetitlosigkeit, Kachexie, Morbus Crohn und Diabetes.
-
Bluthochdruck, Lupus, ADS/ADHS, Asthma, Fatigue (ausgeprägte Erschöpfung), Glaukom, HIV/AIDS, Krebserkrankungen und Muskeldystrophie.
Quelles: BfArM, “Abschlussbericht Begleiterhebung”, 2022); Health Canada, “Information for Health Care Professionals”, 2018); NASEM, “The Health Effects of Cannabis and Cannabinoids”, 2017).

Unter welchen Voraussetzungen wird medizinisches Cannabis verordnet?
Therapeutische Ziele und potenzielle Vorteile
Medizinisches Cannabis kommt vor allem bei schweren, chronischen Erkrankungen in Betracht, wenn Standardtherapien ausgeschöpft sind oder nicht ausreichend vertragen werden. Grundlage hierfür sind unter anderem die aktuellen DGS-Praxisleitlinien (2024) sowie Daten aus der Begleiterhebung des BfArM. Im Mittelpunkt stehen dabei folgende klinische Zielsetzungen:

Beeinflussung chronischer Schmerzen:
Vor allem neuropathische (nervbedingte) Schmerzen.
Das Ziel ist eine deutliche Verringerung der Schmerzintensität („Schmerzlinderung“) und nicht die vollständige Schmerzfreiheit. Durch die Beeinflussung der Schmerzwahrnehmung im zentralen Nervensystem berichten Patienten häufig von einer verbesserten Fähigkeit, mit anhaltenden Symptomen umzugehen.

Effekte auf spastische Symptome:
Multiple Sklerose (MS) und andere neurologische Erkrankungen.
In klinischen Untersuchungen wurden unter bestimmten Bedingungen Effekte auf Muskelsteifheit und spastische Symptome beschrieben.

Symptomkontrolle in der palliativen Versorgung:
Onkologie und schwere chronische Erkrankungen.
Wird im Rahmen einer unterstützenden Therapie zur Begleitung von Nebenwirkungen schwerer Behandlungen beschrieben.

Verbesserung der Lebensqualität:
Begleiterscheinungen chronischer Erkrankungen.
Ein wesentlicher Vorteil, der in begleitenden deutschen Studien festgestellt wurde, ist die Verbesserung der Schlafqualität und des allgemeinen Wohlbefindens.
Quelles:
DGS Praxisleitlinien, “Praxisleitlinie: Cannabisbasierte Medikamente in der Schmerzmedizin (Version 2.0)” 2024
BfArM, “Abschlussbericht der Begleiterhebung nach § 31 Absatz 6 des Fünften Buches Sozialgesetzbuch zur Verschreibung und Anwendung von Cannabisarzneimitteln”, 2022. (Download Link)
Das Endocannabinoidsystem (ECS)
Das Endocannabinoid-System (ECS) ist ein weit verbreitetes Signalsystem im menschlichen Körper und an der Regulation zahlreicher physiologischer Prozesse beteiligt. Eine seiner zentralen Funktionen ist die Aufrechterhaltung der Homöostase – also des dynamischen inneren Gleichgewichts.
Das System besteht aus drei Kernkomponenten:
Endocannabinoide - die körpereigenen Botenstoffe:
Lipidbasierte Signalmoleküle, die vom Körper selbst gebildet werden. Zu den am besten untersuchten Vertretern zählen Anandamid (AEA) und 2-Arachidonoylglycerol (2-AG).Rezeptoren (CB1 und CB2):
G-Protein-gekoppelte Rezeptoren, die im zentralen und peripheren Nervensystem, in Immunzellen sowie in verschiedenen anderen Geweben vorkommen.Enzyme: Enzymatische Synthese- und Abbauwege regulieren die Konzentration, Intensität und zeitliche Dauer der endocannabinoiden Signalübertragung.

CB1-Rezeptoren kommen im gesamten Körper vor, sind jedoch überwiegend im Gehirn zu finden. Ihre Aufgabe ist es, die Kommunikation innerhalb des Nervensystems zu leiten.
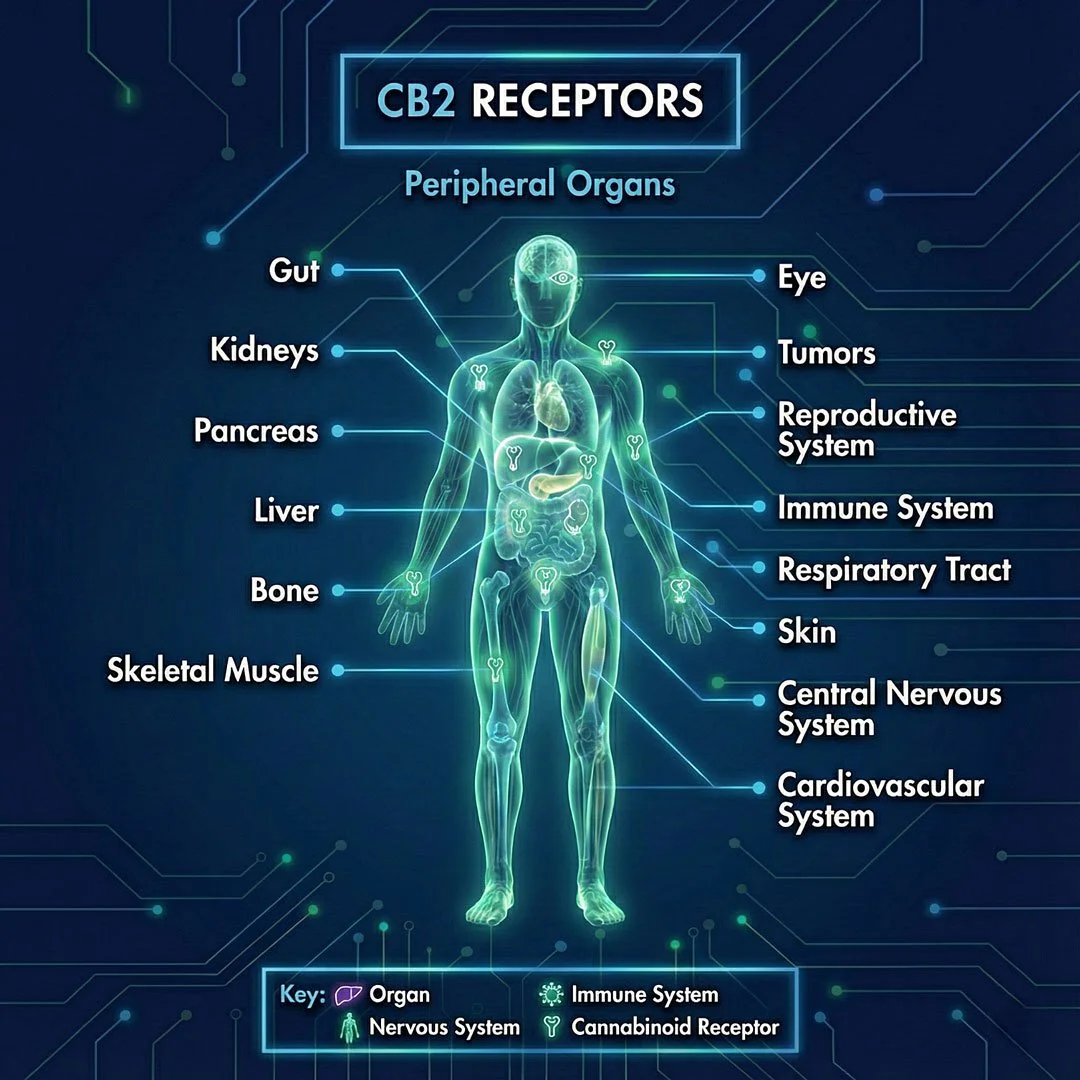
CB2-Rezeptoren sind über den gesamten Körper verteilt. Sie steuern gezielt die Kommunikation zwischen den Organen und dem Immunsystem.
So funktioniert es: Eine anschauliche Erklärung des Endocannabinoid-Systems ist die klassische Schloss-Schlüssel-Analogie. Cannabinoidrezeptoren können als ‚Schlösser‘ auf der Zelloberfläche verstanden werden, während Endocannabinoide als ‚Schlüssel‘ wirken, die spezifisch an diese Rezeptoren binden und intrazelluläre Signaltransduktionsprozesse initiieren.
In Situationen wie Schmerz, Entzündung oder Stress trägt die endocannabinoide Signalübertragung zur adaptiven Regulation physiologischer Prozesse bei. Das Endocannabinoid-System fungiert dabei nicht als binärer Ein-/Aus-Mechanismus, sondern ermöglicht eine kontextabhängige Feinregulation und Stabilisierung der Homöostase
Source: Pertwee RG (Ed.). Handbook of Cannabis. Oxford University Press, 2014.
Was bewirken Cannabinoidrezeptoren (CB1 und CB2)?

Phytocannabinoide – pflanzliche Wirkstoffe mit biologischer Relevanz
Die Cannabispflanze produziert über 100 bioaktive Verbindungen, die als Phytocannabinoide bezeichnet werden .
Einige dieser pflanzlichen Verbindungen weisen strukturelle und funktionelle Ähnlichkeiten mit den körpereigenen Endocannabinoiden auf, wodurch sie mit dem Endocannabinoid-System (ECS) interagieren und dieses modulieren können.
THC
(Δ9-Tetrahydrocannabinol):
THC ist das primär psychoaktive Phytocannabinoid der Cannabispflanze. Im medizinischen Kontext wird THC aufgrund seiner zentralnervösen Effekte eingesetzt, darunter Muskelrelaxation, Modulation der Schmerzwahrnehmung und Appetitstimulation.
CBD (Cannabidiol):
CBD ist ein nicht-berauschendes Phytocannabinoid.
Es wird intensiv hinsichtlich seiner modulierenden Effekte auf entzündliche Signalwege, stressassoziierte Prozesse und den Muskeltonus untersucht, ohne die für THC typischen intoxizierenden Effekte hervorzurufen.
Der „Entourage-Effekt“ (Phytokomplexität)
Medizinisches Cannabis enthält neben THC und CBD zahlreiche weitere Stoffklassen wie Terpene (aromatische, teils biologisch aktive Bestandteile) und Flavonoide.
Das allgemein als „Entourage-Effekt“ bezeichnete Konzept beschreibt die Hypothese, dass verschiedene pflanzliche Inhaltsstoffe pharmakodynamisch miteinander interagieren und dadurch Gesamtwirkung und Verträglichkeit modulieren können.
Obwohl dieses Modell weiterhin wissenschaftlich diskutiert wird, wird es häufig herangezogen, um Unterschiede zwischen Vollspektrumpräparaten und isolierten Einzelsubstanzen zu erklären.

Wie wird die Behandlung verordnet?
(Rx). Das bedeutet, dass eine strikte „Last-Resort“-Anforderung nicht mehr in jedem Fall formale Voraussetzung für die Verordnung ist.
Für die Kostenübernahme durch die gesetzliche Krankenversicherung (GKV) gelten jedoch weiterhin spezifische Voraussetzungen sowie ein vorheriges Genehmigungsverfahren.
Bereiten Sie sich mit dieser 4-Schritte-Übersicht gezielt auf Ihre ärztliche Beratung vor.
Phase Eins: Vorbereitung der Unterlagen
Auch wenn Cannabis nicht mehr dem Betäubungsmittelgesetz (BtMG) unterliegt, ist für eine Verordnung weiterhin eine nachvollziehbare ärztliche Begründung erforderlich. Eine strukturierte Dokumentation unterstützt eine medizinisch fundierte Entscheidung.
Zusammenstellung des „Therapieverlaufs“
Um Ihren Gesundheitszustand nachvollziehbar zu dokumentieren, sollten Sie folgende Punkte berücksichtigen:
Diagnoseliste: Relevante ärztlich dokumentierte Diagnosen und Befunde, die die Indikation stützen (z. B. chronisches Schmerzsyndrom, Multiple Sklerose, Migräne).
Aktueller Status: Ein kurzes Symptomprotokoll sowie eine Beschreibung der Auswirkungen auf Ihr tägliches Leben.
Vorherige Behandlungen: Eine Übersicht der bisher eingesetzten medikamentösen und nicht-medikamentösen Therapien, einschließlich dokumentierter Wirkung, Nebenwirkungen und Gründe für einen Therapieabbruch.
Warum das hilfreich ist: Auch wenn für eine private Verordnung nicht zwingend eine strukturierte Dokumentation erforderlich ist, unterstützt sie die behandelnde Ärztin oder den behandelnden Arzt dabei, die medizinische Angemessenheit und Verhältnismäßigkeit einer Therapie im individuellen Fall fundiert zu beurteilen.
Phase Zwei: Die Beratung
Patientinnen und Patienten benötigen keine „Spezialistin“ oder keinen „Spezialisten“ für Cannabis, sondern eine Ärztin oder einen Arzt, die bzw. der bereit ist, eine Therapie mit Cannabisarzneimitteln im Rahmen eines individuellen Behandlungskonzepts zu prüfen.
Das Gespräch im Rahmen der ärztlichen Beratung
Wer kann verschreiben:
Jede approbierte Ärztin und jeder approbierte Arzt in Deutschland – mit Ausnahme von Zahnärztinnen, Zahnärzten, Tierärztinnen und Tierärzten – darf medizinisches Cannabis verordnen, sofern eine medizinische Indikation vorliegt.Der aktuelle rechtliche Rahmen:
Cannabisarzneimittel müssen nicht erst dann verordnet werden, wenn sämtliche anderen Therapieoptionen ausgeschöpft sind. Entscheidend ist, dass im individuellen Fall eine schwerwiegende Erkrankung vorliegt und eine allgemein anerkannte Standardtherapie nicht zur Verfügung steht, nicht geeignet ist oder nicht ausreichend wirksam war.So sprechen Sie das Thema an: Sie können das Gespräch sachlich und offen führen, zum Beispiel: „Ich interessiere mich für Behandlungsoptionen, die auf Symptomlinderung und gute Verträglichkeit abzielen. Könnte eine Therapie mit Cannabisarzneimitteln unter Berücksichtigung der aktuellen gesetzlichen Rahmenbedingungen in meinem Fall medizinisch sinnvoll sein?“

Phase Drei: Der Erstattungsantrag
Wenn die gesetzliche Krankenversicherung (GKV) die Kosten einer Therapie mit Cannabisarzneimitteln übernehmen soll, ist ein formeller Antrag auf Kostenübernahme erforderlich. Dieser Antrag wird gemeinsam von Ihnen und Ihrer behandelnden Ärztin oder Ihrem behandelnden Arzt gestellt.
Die Rolle der behandelnden Praxis: Die behandelnde Praxis erstellt die medizinische Begründung. Darin werden die Indikation, der Schweregrad der Erkrankung sowie die Gründe dargelegt, weshalb eine Therapie mit Cannabisarzneimitteln medizinisch angezeigt ist.
Die Rolle der versicherten Person: Sie reichen den Antrag auf Kostenübernahme zusammen mit den vollständigen Unterlagen bei Ihrer Krankenkasse ein.
Bewertungskriterien: Für die Bewilligung einer Kostenübernahme nach § 31 Abs. 6 SGB V ist in der Regel erforderlich, dass eine schwerwiegende Erkrankung vorliegt und eine allgemein anerkannte, dem medizinischen Standard entsprechende Therapie entweder nicht zur Verfügung steht, im Einzelfall nicht angewendet werden kann oder keinen ausreichenden Therapieerfolg erwarten lässt.
Zeitplan: Sobald ein vollständiger Antrag eingereicht wurde, sind gesetzliche Krankenkassen verpflichtet, innerhalb von drei Wochen eine Entscheidung zu treffen.
Phase Vier: Kostenübernahme und Rezeptabwicklung
Sobald Ihr Rezept ausgestellt wurde, kann es grundsätzlich in jeder Apotheke eingelöst werden.
Ihr Rezept einlösen
Wo kann das Rezept eingelöst werden: Rezepte für medizinisches Cannabis können grundsätzlich in jeder deutschen Apotheke eingelöst werden. Da jedoch nicht jede Apotheke cannabisbasierte Arzneimittel vorrätig hält, kann im Einzelfall eine Bestellung erforderlich sein.
Verfügbarkeit und Bestellung: Ist das verordnete Produkt nicht unmittelbar verfügbar, kann die Apotheke es in der Regel über einen zugelassenen Großhändler beziehen. Die Lieferzeiten können abhängig von Produktverfügbarkeit und Lieferlogistik variieren.
Beratung in der Apotheke: Apothekerinnen und Apotheker informieren Sie über die sachgerechte Anwendung, die ärztlich verordnete Dosierung sowie über praktische Aspekte wie Lagerung und Handhabung.



Wichtiger rechtlicher Hinweis für Patienten
Die auf dieser Website bereitgestellten Inhalte dienen ausschließlich allgemeinen Informationszwecken. Sie stellen keine medizinische Beratung dar und ersetzen nicht die Konsultation einer approbierten Ärztin, eines approbierten Arztes oder einer anderen qualifizierten medizinischen Fachkraft.
Diese Website fördert weder Selbstdiagnose noch Selbstmedikation. Entscheidungen über medizinische Behandlungen – einschließlich der Verschreibung cannabisbasierter Arzneimittel – erfolgen ausschließlich durch zugelassene medizinische Fachkräfte auf Grundlage einer individuellen ärztlichen Beurteilung.
Medizinisches Cannabis unterliegt nationalen Vorschriften und darf ausschließlich bei entsprechender medizinischer Indikation sowie im Einklang mit den jeweils geltenden gesetzlichen Bestimmungen verschrieben werden.
Wir bemühen uns, die Informationen auf dieser Website korrekt und aktuell zu halten. Medizinische Erkenntnisse sowie rechtliche Rahmenbedingungen können sich jedoch im Laufe der Zeit ändern.
Weiterführende Informationen sowie die zugrunde liegenden Quellen finden Sie unter Referenzen & Weiterführende Literatur .











